Vyšetření plic
Z KulanWiki
Obsah |
Endoskopie
Bronchoskopie(v lokální/celkové anestezii)
- diagnostická - hodnotí se změny sliznice (barva, ztluštění, infiltrace, cévní kresba), bronchiální útlak nebo uzávěr), kartáčvá/excizní biopsie, perbronciálnípunkce lymfatických uzlin
- terapeutická - odsátí bronchiálního sekretu (např. u ventilovaných), rigidním endoskopem při extrakci cizích těles, zavedení endobronchiálních stentů
Thorakoskopie - vyšetření pleurální dutiny (pneumotorax, bulózní emfyzém, pleurání syndromy)
biopsie plic nebo břišní stěny
při pleurálních procesech nejasné etiologie, periferních plicních procesech
Mediastinoskopie - do prostoru ventrálně před tracheu, hodnocení situace v horním mediastinu až k bifurkaci, biopsie paratracheálních a tracheobronchiálních uzlin
je indikovaná k posouzení operability bronchogenního karcinomu a k diagnóze lymfadenopatií
Funkční vyšetření
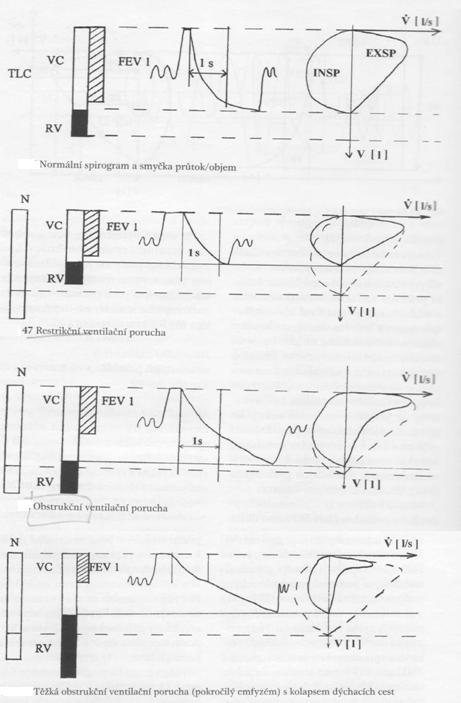
Spirometrie
efekt léčby, u vstupního vyšetření jak na tom je.., objektivizace symptomů
hasiči, horníci
nutná každodenní kalibrace
srovnání s náležitými hodnotami (výška, váha, věk)
pacienti s CHOPN dokáží vydechovat i 20 sekund
Postup hodnocení spirometrie:
1. hlavní je FEV1/VCmax a jeho vztah k náležitým hodnotá (říká kolik procent ze svého celkového objemu zvládne pacient za 1 sekundu vydechnout)
(Tiffany index - dříve se užíval FEV1/FVC když je pod 70% je to obstrukce, 75% u mladších, ale nebylo to přesné, podhodnocovalo tíži obstrukce, opouští se)
- pokud je obstrukce, řeší se FEV1
- 60-80% lehká obstrukce
- 45-60% středně těžká
- pod 45% těžká obstrukce
dřívější dělení
- FEV1 > 80% nh-> CHOPN I (+- odpovídá A, ale záleží na dotazníku MRC/CAT)
- 80-50% -> CHOPN II (B)
- 30-50% -> CHOPN III (C)
- pod 30% -> CHOPN IV (D)
křivka průtok-objem
maximální respirační průtoky (MEF)na různých % úrovních (75, 50, 25%)
MEF 25/75 - posoudí obstrukci periferní (pod 40) x centrální (ale jen u těch co mají normální FEV1)
periferní obstrukce je něco jako předstupeň astmatu nebo CHOPN
2. FVC - VC pod 80% -> restrikční porucha (ale jen zcela orientačně. Restriktivní poruchy mají mít bodypletysmografii)
- pokud je podezření na restrikci, udělat bodypletysmografii (určí typ restrikce, řekne tíži hyperinflace)
- TVC - když nad 120%, tak hyperinflace (CHOPN, astma, emfyzém..)
- 80-100% ok
- 60-80% lehká restrikce
- 40-60% středně těžká restrikce
- pod 40% težká restrikce
- + test difúze (nadechne se inertního helina/Ne... na 10 vteřin, změří se co je ve výdechu, z těch vzácných plynů)
- k objasnění patologie parenchymu (fibrózy), u emfyzému, předoperační
zjistí se difúzní kapacita
- transfer factor DLCOsb ml/min/mmHg
- transfer coeficient DL/VA
- alveolar volume
KI spirometrie - TBC, hemoptýza, respirační infekce
Spirometrie rozliší Obstrukční x Restrikční plicní choroby
Spiroergometrie - před operací u starších pacientů, když má normální funkce ale stěžuje si na dušnost
při zátěži, saturace, spotřeba kyslíku
Vyšetření sputa
hodnotit množství za 24 hodin
vzhled:
- serózní
- purulentní
- hemoragické
- sputum s odlitky nebo hlenovými zátkami (Curshmannovy spirály u astma bronchiale)
- sputum croceum u pneumokokové pneumonie
- narůžovělé sputum u plicního edému
zapáchající sputum může být z anaerobní infekce (plicní absces, nekrotizující pneumonie)
velké množství mukoidního sputa může být u bronchiálního karcinomu
mikroskopie:
podíl epitelových, ciliárních buněk, leukocytů a podle toho zhodnotit, jestli nejde o sliny
barvením je možno identifikovat mikroorganismy nebo nádorové buňky
kultivace + citlivost
Scintigrafie plic
Perfúzní - negativita vylučuje plicní embolii
Ventilační
Galiová scintigrafie: galium se kumuluje ve tkáni poškozené zánětem, granulomatózním poškozením, nádorově změněné
nevychytává se v normální ani fibrózní plicní tkáni
využívá se k hodnocení lokalizace, rozsahu a aktivity granulomatózních plicních procesů (sarkoidóza, fibrotizující alveolitida) a nádorů
Měření epiteliální plicní permeability (alveolokapilární clearance) - DTPA 99mTc se normálně dostane srkz alveolokapilární membránu za 40 - 50 minut, při porušení integrity epitelu a při intersticiálních plicních procesech je urychlen
Vyšetřování zánětlivých infiltrátů - techneciem značená monoklonální protilátka proti granulocytům umožní zjistit fokální bakteriální infekci
Plicní kondensace
obecně fyzikální nález:
- ztemnělý až temný poklep
- zesílení hrudního chvění
- trubicové dýchání
- přítomnost vlhkých přízvučných chropů nebo krepitus
- zesílená bronchofonie
Pneumonie: fyzikální nález se v průběhu mění:
- zpočátku dochází k překrvní postižené části plíce a k serózní exsudaci do alveolů, než jsou ale alveoly vyplněny, tak je kondenzace plicní tkáně jen částečná: Poklep jasný nebo ztemnělý, dýchání sklípkové, někdy oslabené, crepitus indux
- při vyplnění alveolů exsudátem: Poklep nad zahuštěnou tkání temný, dýchání trubicové s přízvučnými chropy, bronchofonie a fremitus pectoralis jsou zesílené, pektorilokvie je přítomna
- ve fázi resoluce může vzduch opět postupně pronikat do sklípků: Poklep temný se mění na ztemnělý až jasný, dýchání trubicové se mění na sklípkovém slyšíme crepitus redux. Při přestupu zánětu na pleuru slyšíme nad postiženou plicní tkání pleurální třecí šelest.
Plicní infarkt:
při ucpání větve plicnice embolem s následnou hemoragickou exsudací do sklípků, provází asi 10% embolií v případech, kdy je přítomno další kardiopulmonální onemocnění (mitrální stenóza, levostranné srdeční selhávání, CHOPN)
Fyzikální nález odpovídá infiltraci plicní tkáně, při postižení pleury vzniká nad infarktem pleurální třecí šelest
Atelektáza:
závisí na rozsahu, při postižení malého rozsahu (1 segment) se okolní části plíce kompenzatorně rozepnou a atelektázu nelze fyzikálně prokázat.
Při rozsáhlých atelektázách z obstrukce hlavního bronchu, kdy atelektatické ložisko naléhá na hrudní stěnu, zjistíme temný poklep, vymizelý fremitus pectoralis, neslyšné dýchání a vymizelý hrudní hlas